Schenkelhernie: Behandlung eines Schenkelbruchs
Diffuse oder stechende Schmerzen in der Leisten- und Oberschenkelregion? Dahinter kann ein Schenkelbruch – medizinisch Schenkelhernie – stecken. Vor allem Frauen sind von dieser Form des Eingeweidebruchs betroffen. Unbehandelt kann eine Schenkelhernie zu ernsthaften Komplikationen führen, etwa durch die Einklemmung von Darmanteilen.
In unserer chirurgischen Privatpraxis in München bieten wir Ihnen eine sichere, schonende und individuelle Behandlung des Schenkelbruchs. Frau Dr. Sandra Moritz verfügt über mehr als 30 Jahre Erfahrung in der Chirurgie – mit besonderer Spezialisierung auf die operative Versorgung von Hernien bei Frauen und Männern. Bei uns erwartet Sie medizinische Exzellenz in persönlicher Atmosphäre.
Inhaltsverzeichnis
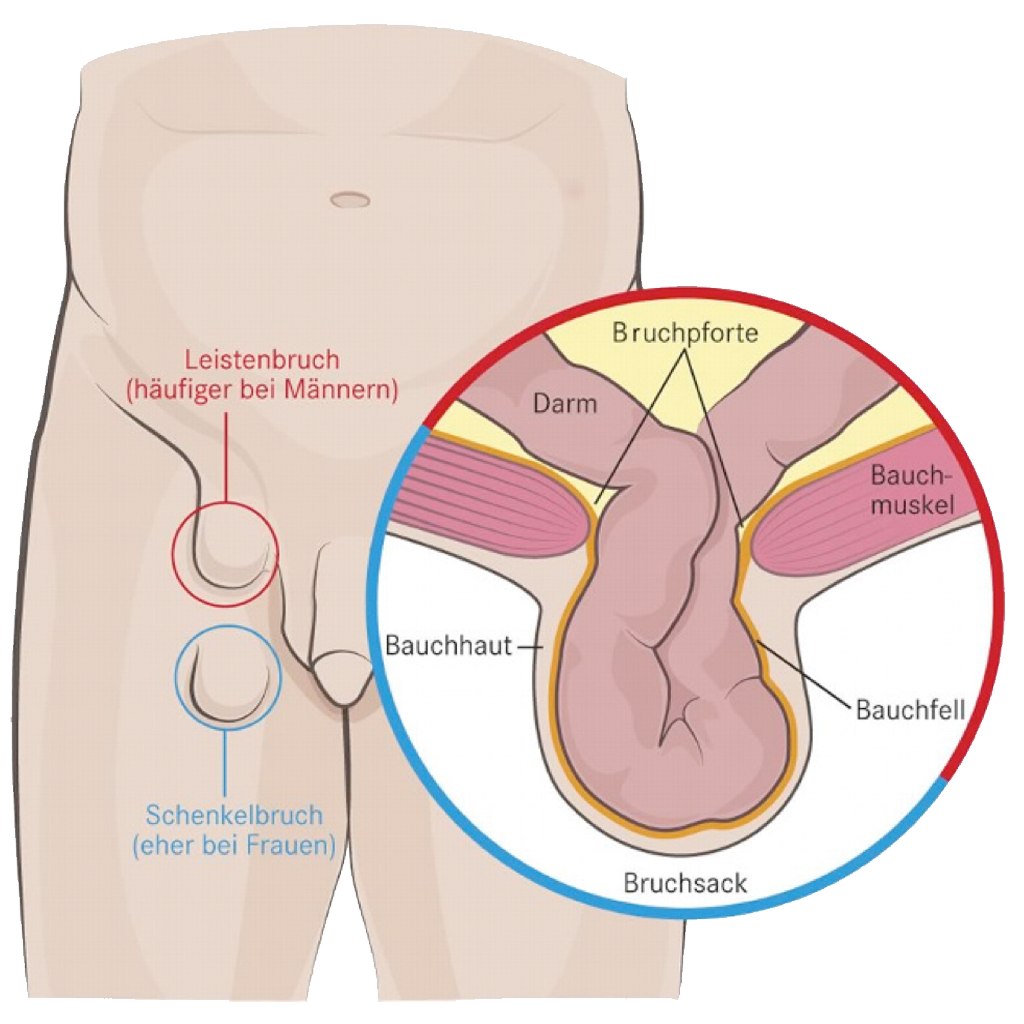
Abb.: Thieme Compliance GmbH
Erschienen bei Thieme Compliance GmbH, Am Weichselgarten 30a, 91058 Erlangen, www.thieme-compliance.deWas ist eine Schenkelhernie (Schenkelbruch)?
Ein Schenkelbruch, medizinisch auch Schenkelhernie genannt, ist eine Form des Eingeweidebruchs, bei der Bauchorgane durch eine natürliche Schwachstelle im Bereich des Oberschenkels – unterhalb des Leistenbands – hervortreten. Betroffen ist die sogenannte „Schenkelkanalregion“, eine enge anatomische Zone, durch die Gefäße vom Bauch in das Bein verlaufen.
Schenkelhernien sind vergleichsweise selten, treten aber deutlich häufiger bei Frauen auf – insbesondere ab dem mittleren Lebensalter. Grund dafür ist die weibliche Beckenanatomie mit einem breiteren Beckenwinkel und eine oft schwächere Bindegewebsstruktur. Deshalb ist die Schenkelhernie bei Frauen ein wichtiges Thema in der modernen Hernienchirurgie.
Anders als bei der bekannten Leistenhernie liegt die Bruchpforte bei einer Schenkelhernie weiter unten – was die Diagnose erschwert und das Risiko einer unbemerkten Einklemmung erhöht. Deshalb ist es wichtig, einen Schenkelbruch frühzeitig zu erkennen und gezielt zu behandeln.
Ursachen und Risikofaktoren eines Schenkelbruchs
Ein Schenkelbruch (Schenkelhernie) entsteht durch das Hervortreten von Bauchfell und ggf. Darminhalt durch eine Schwachstelle im Bereich des sogenannten Schenkelkanals, unterhalb des Leistenbandes. Diese Bruchpforte liegt anatomisch tiefer als bei einer Leistenhernie und betrifft vor allem Frauen. Grund dafür sind eine breitere Beckenanatomie sowie häufig schwächeres Bindegewebe – weshalb man in der Medizin auch gezielt von der Schenkelhernie bei der Frau spricht.
Typische auslösende Faktoren für die Entstehung eines Schenkelbruchs sind:
Dauerhafte Erhöhung des intraabdominellen Drucks, z. B. durch chronischen Husten, schweres Heben, Verstopfung oder Schwangerschaft
Bindegewebsschwäche, altersbedingt oder genetisch bedingt
Adipositas (Übergewicht)
Frühere Operationen im Leisten- oder Beckenbereich
Anatomische Besonderheiten, insbesondere bei Frauen
Im Gegensatz zum angeborenen Bruch – wie er etwa bei Säuglingen vorkommen kann – handelt es sich bei der Schenkelhernie meist um eine im Laufe des Lebens erworbene Hernie. Die Bruchpforte entsteht durch nachlassende Festigkeit des Gewebes, was den Durchtritt von Gewebe ermöglicht.
Warum eine Schenkelhernie gefährlich sein kann
Eine Schenkelhernie verursacht im Anfangsstadium häufig nur geringe oder unspezifische Beschwerden. Dennoch handelt es sich um eine medizinisch relevante Diagnose, die ernst genommen werden muss. Ein Schenkelbruch heilt nicht spontan aus – vielmehr besteht die Gefahr, dass sich die Bruchpforte im Laufe der Zeit vergrößert und der Inhalt des Bruchsacks zunimmt.
Besonders kritisch ist die hohe Inkarzerationsgefahr: Durch die enge und schlitzförmige Struktur des Schenkelkanals kann es zu einer Einklemmung von Darmschlingen oder Fettgewebe kommen. Dies führt zu einer Abschnürung der Blutzufuhr – mit der unmittelbaren Folge eines Darmverschlusses (Ileus) oder sogar dem Absterben von Darmanteilen (Nekrose). Solche Komplikationen stellen einen chirurgischen Notfall dar und erfordern eine sofortige Operation.
Die Schenkelhernie bei Frauen wird aufgrund der tiefen anatomischen Lage oft spät erkannt – was das Risiko einer plötzlich eintretenden Einklemmung zusätzlich erhöht. Daher gilt für alle Patientinnen und Patienten: Eine einmal diagnostizierte Schenkelhernie sollte frühzeitig und gewebeschonend operativ behandelt werden – bevor es zu Komplikationen kommt.
Symptome einer Schenkelhernie
Die Beschwerden bei einer Schenkelhernie sind häufig unspezifisch und können leicht mit anderen Erkrankungen verwechselt werden. In vielen Fällen berichten Patientinnen – insbesondere bei der Schenkelhernie der Frau – über diffuse, brennende oder ziehende Schmerzen in der Leisten- und Oberschenkelregion. Gelegentlich strahlen die Schmerzen bis in das Hüftgelenk oder den vorderen Oberschenkel aus.
Typische Symptome sind:
Unklare Leistenschmerzen, verstärkt beim Husten, Pressen oder Heben
Ziehendes oder brennendes Gefühl in der Oberschenkelinnenseite
Gefühl einer Schwellung unterhalb des Leistenbands, oft schwer tastbar
Schmerzen beim Gehen oder längerem Stehen
Charakteristisch für die Schenkelhernie ist, dass sie aufgrund der schlitzförmigen Bruchpforte leicht zu einer Einklemmung (Inkarzeration) neigt. Diese kann akut auftreten, ohne dass zuvor eine sichtbare Vorwölbung bestand. In solchen Fällen sind die Beschwerden oft plötzlich und sehr intensiv, verbunden mit Übelkeit, Erbrechen oder Fieber – ein chirurgischer Notfall.
Insbesondere bei Schenkelbrüchen bei Frauen bleibt die Diagnose aufgrund der tiefen Lage der Bruchpforte häufig lange ungestellt. Daher ist bei unklaren Leistenschmerzen stets auch an diese spezielle Hernienform zu denken.

Dr. med. Sandra Moritz
Fachärztin für Chirurgie
Chirurgische Praxisklinik am Friedensengel
Prinzregentenstraße 74
81675 München
- +49 (0) 89–411 89 89 1
- info@muenchen-chirurgie.com
- Montag bis Freitag von 8–18 Uhr
Diagnostik: So erkennen wir den Schenkelbruch sicher
Die Diagnose eines Schenkelbruchs erfordert eine gezielte Untersuchung durch eine erfahrene Chirurgin oder einen erfahrenen Chirurgen. Da die Schenkelhernie anatomisch unterhalb des Leistenbands verläuft und oft keine tastbare Vorwölbung zeigt, ist sie klinisch nicht immer einfach zu erkennen – besonders bei übergewichtigen Patienten oder in frühen Stadien.
Typische Schritte der Diagnostik:
Anamnese und körperliche Untersuchung
Die erste Einschätzung erfolgt über eine gezielte Befragung zu Schmerzlokalisation, Intensität, Ausstrahlung und Belastungssituation. Bei der körperlichen Untersuchung wird die Leistenregion in verschiedenen Positionen abgetastet. Hustenprovokation kann helfen, eine Bruchvorwölbung sichtbar zu machen.Ultraschalluntersuchung (Sonografie)
Bei unklaren Befunden oder schwieriger Tastbarkeit liefert die Sonografie der Leistenregion wichtige Hinweise auf eine vorhandene Bruchpforte oder einen Bruchsack.Magnetresonanztomografie (MRT)
In komplexen Fällen oder bei sehr kleinen Schenkelhernien, insbesondere bei Frauen, kann ein MRT notwendig sein. Damit lassen sich auch tiefer liegende Hernienstrukturen mit hoher Präzision darstellen.
Wichtig: Die Schenkelhernie bei Frauen wird häufiger übersehen als bei Männern, da die typischen Symptome oft unspezifisch sind und die Bruchlücke anatomisch schwer zugänglich liegt. Gerade hier ist die Erfahrung in der Herniendiagnostik entscheidend.

Ihre Spezialistin für die Schenkelbruch OP in München
- Erfahrung: Über 5.000 Hernien-OP’s und mehr als 30 Jahre Erfahrung
- Patientenfokus: Individuelle, persönliche Betreuung in einer angenehmen und exklusiven Praxisatmosphäre
- Modernste Technik: Einsatz neueste Operationsverfahren und hochmoderner OP-Technologien
Behandlungsmöglichkeiten: Operation als Therapie der Wahl
Ein Schenkelbruch heilt nicht von selbst und sollte daher grundsätzlich operativ versorgt werden. Aufgrund der hohen Gefahr einer Einklemmung – insbesondere bei der Schenkelhernie bei Frauen – stellt die Operation die einzige sichere Behandlungsmethode dar.
Zur Auswahl stehen verschiedene Operationsverfahren, die sich grundsätzlich in zwei Gruppen einteilen lassen:
Offene, konventionelle Verfahren (z. B. nach Shouldice oder Lichtenstein)
Endoskopische, minimal-invasive Verfahren (TAPP, TEP)
Welche Methode im individuellen Fall zur Anwendung kommt, hängt von der genauen Befundlage, den anatomischen Gegebenheiten und möglichen Vorerkrankungen ab. In unserer Praxisklinik berät Sie Dr. Moritz dazu ausführlich.
Offene Verfahren ohne Netzimplantation
Netzfreie Operationen, wie z. B. die Operation nach Shouldice, werden gemäß den aktuellen Leitlinien der European Hernia Society nur noch in Ausnahmefällen angewendet – etwa bei Kindern mit angeborenem Bruch oder bei Erwachsenen, die explizit kein Netz wünschen. Die Rückfallrate (Rezidivrate) liegt hier deutlich höher (bis zu 15 %).
Operation nach Shouldice
Diese klassische Methode erfolgt über einen ca. 6 cm langen Hautschnitt oberhalb des Leistenbands. Der Bruchsack wird entfernt oder in den Bauchraum zurückverlagert und die Bruchlücke mit körpereigenem Gewebe in mehreren Schichten verschlossen. Vorteil: keine Fremdmaterialien; Nachteil: höhere Rezidivrate.
Offene Verfahren mit Netzimplantation
Diese gelten heute als Goldstandard in der Hernienchirurgie. Moderne Kunststoffnetze sind besonders leicht, teilweise resorbierbar und sehr gut verträglich. Sie reduzieren das Risiko eines Wiederauftretens auf ein Minimum.
Operation nach Lichtenstein
Das weltweit am häufigsten eingesetzte Verfahren bei Leisten- und Schenkelhernien. Der Bruch wird offen operiert und mit einem flach aufliegenden Kunststoffnetz stabilisiert. Die Rezidivrate liegt bei unter 1 %. Eingriff kann in örtlicher Betäubung erfolgen.
Operation nach Pellicier
Ähnlich der Lichtenstein-Methode, allerdings wird das Netz eine Schicht tiefer, direkt auf dem Bauchfell, platziert. Vorteil: höhere Stabilität, sofortige Belastbarkeit nach der OP und geringeres Schmerzaufkommen.
Endoskopische, minimal-invasive Verfahren (TAPP / TEP)
Hierbei erfolgen mehrere kleine Hautschnitte (ca. 1 cm) zur Einführung von Kamera und Instrumenten:
TAPP (transabdominelle präperitoneale Patchplastik): Zugang durch die Bauchhöhle
TEP (total extraperitoneale Hernioplastik): Zugang ohne Eröffnung der Bauchhöhle
Beide Techniken ermöglichen eine schonende Netzplatzierung bei sehr guter Übersicht. Aufgrund eines leicht erhöhten Risikos für Nachblutungen oder Darmverletzungen erfolgt die TAPP meist stationär. Vorteile zeigen sich insbesondere bei beidseitigen Brüchen, da hier nur eine Operation notwendig ist.
Schenkelhernie bei Frauen: Eine häufig übersehene Diagnose
Die Schenkelhernie betrifft Frauen deutlich häufiger als Männer – insbesondere im mittleren und höheren Lebensalter. Die Ursache liegt in der weiblichen Beckenanatomie, die eine breitere Schenkelkanalregion und ein insgesamt weicheres Bindegewebe aufweist. Hinzu kommen zusätzliche Belastungsfaktoren wie Schwangerschaften oder hormonelle Veränderungen.
Anders als die Leistenhernie verläuft die Bruchpforte bei einer Schenkelhernie bei Frauen unterhalb des Leistenbands, was die klinische Erkennung erschwert. Nicht selten treten unspezifische Schmerzen in der Leisten- oder Oberschenkelregion auf, die zunächst anderen Ursachen – etwa dem Hüftgelenk – zugeschrieben werden.
Auch bei unauffälligem Tastbefund sollte bei Frauen mit chronischen Leistenschmerzen immer an eine Schenkelhernie gedacht werden. Bildgebende Verfahren wie Sonografie oder MRT sind hier besonders wichtig, um eine präzise Diagnose zu stellen.
Die erfahrene Schenkelbruch-Spezialistin Dr. Sandra Moritz berücksichtigt diese geschlechtsspezifischen Besonderheiten bei Diagnostik, Beratung und Wahl des geeigneten Operationsverfahrens.
Sie haben weitere Fragen oder wünschen einen Beratungstermin zum Thema Schenkelbruch?
Falls Sie Fragen zum Thema Schenkelbruch oder Schenkelbruch Operation haben, können Sie jederzeit einen Termin für ein Beratungsgespräch in unserer Chirurgischen Praxisklinik in München Bogenhausen vereinbaren.
Kontaktieren Sie uns telefonisch +49 (0) 89 — 411 89 89 1 oder per Email info@muenchen-chirurgie.com oder nutzen Sie unser Kontaktformular. Wir freuen uns auf Ihren Besuch bei uns!
Häufige Fragen zur Schenkelhernie
Was ist der Unterschied zwischen einer Schenkelhernie und einer Leistenhernie?
Beide sind Eingeweidebrüche, unterscheiden sich jedoch in ihrer Lokalisation:
Die Leistenhernie tritt oberhalb des Leistenbands auf,
die Schenkelhernie darunter – im Bereich des Schenkelkanals.
Schenkelhernien sind seltener, aber deutlich häufiger bei Frauen und neigen stärker zur Einklemmung.
Muss ein Schenkelbruch immer operiert werden?
Ja. Eine Schenkelhernie bildet sich nicht von selbst zurück und birgt ein hohes Risiko für Komplikationen wie die Einklemmung von Darmschlingen. Deshalb wird in der Regel zur operativen Versorgung geraten – auch bei geringen Beschwerden.
Ist ein Schenkelbruch bei Frauen gefährlicher als bei Männern?
Frauen sind häufiger betroffen, und bei ihnen bleibt die Diagnose aufgrund der tiefer liegenden Bruchpforte häufiger unentdeckt. Das Risiko einer plötzlichen Einklemmung ist dadurch erhöht, weshalb bei Frauen besonders aufmerksam diagnostiziert werden sollte.
Welche Operationsverfahren stehen zur Verfügung?
Zur Verfügung stehen offene Verfahren (z. B. nach Shouldice oder Lichtenstein) und minimalinvasive Techniken (TAPP, TEP). Die Wahl des Verfahrens hängt unter anderem von der individuellen Anatomie und eventuellen Vorerkrankungen ab.
Wird die Operation ambulant oder stationär durchgeführt?
In den meisten Fällen kann der Eingriff ambulant erfolgen – direkt in unserer chirurgischen Praxisklinik in München. Dort steht eine moderne OP-Infrastruktur zur Verfügung, sodass Sie nach einer kurzen Überwachungsphase noch am selben Tag wieder nach Hause gehen können.
Ausnahmen bestehen bei bestimmten minimalinvasiven Verfahren (z. B. TAPP), die im Rahmen eines kurzen stationären Aufenthalts durchgeführt werden – insbesondere bei Risikopatienten oder beidseitigem Befund.
Wie lange dauert die Genesung nach der Schenkelhernien-Operation?
In der Regel sind Patientinnen und Patienten nach wenigen Tagen wieder mobil. Auf schweres Heben und intensives Bauchmuskeltraining sollte für etwa 6 bis 8 Wochen verzichtet werden.
Chirurgie München — Unsere weiteren Behandlungen in der Hernienchirurgie: