Leistenbruch-OP in München bei Spezialistin Dr. Moritz
Ein Leistenbruch (Leistenhernie) entsteht durch eine Schwachstelle in der Bauchwand. Bauchinhalt kann sich dabei – z. B. beim Husten oder Pressen – nach außen vorwölben und als Schwellung in der Leistenregion sichtbar werden.
Unbehandelt kann ein Leistenbruch Schmerzen verursachen oder ernste Komplikationen nach sich ziehen. Deshalb wird in den meisten Fällen eine Operation empfohlen.
Dr. Sandra Moritz ist seit über 30 Jahren chirurgisch tätig und spezialisiert auf moderne, schonende Verfahren der Hernienchirurgie. In unserer ambulanten Privatklinik in München behandeln wir Sie individuell, sicher und auf höchstem medizinischem Niveau.
Inhaltsverzeichnis
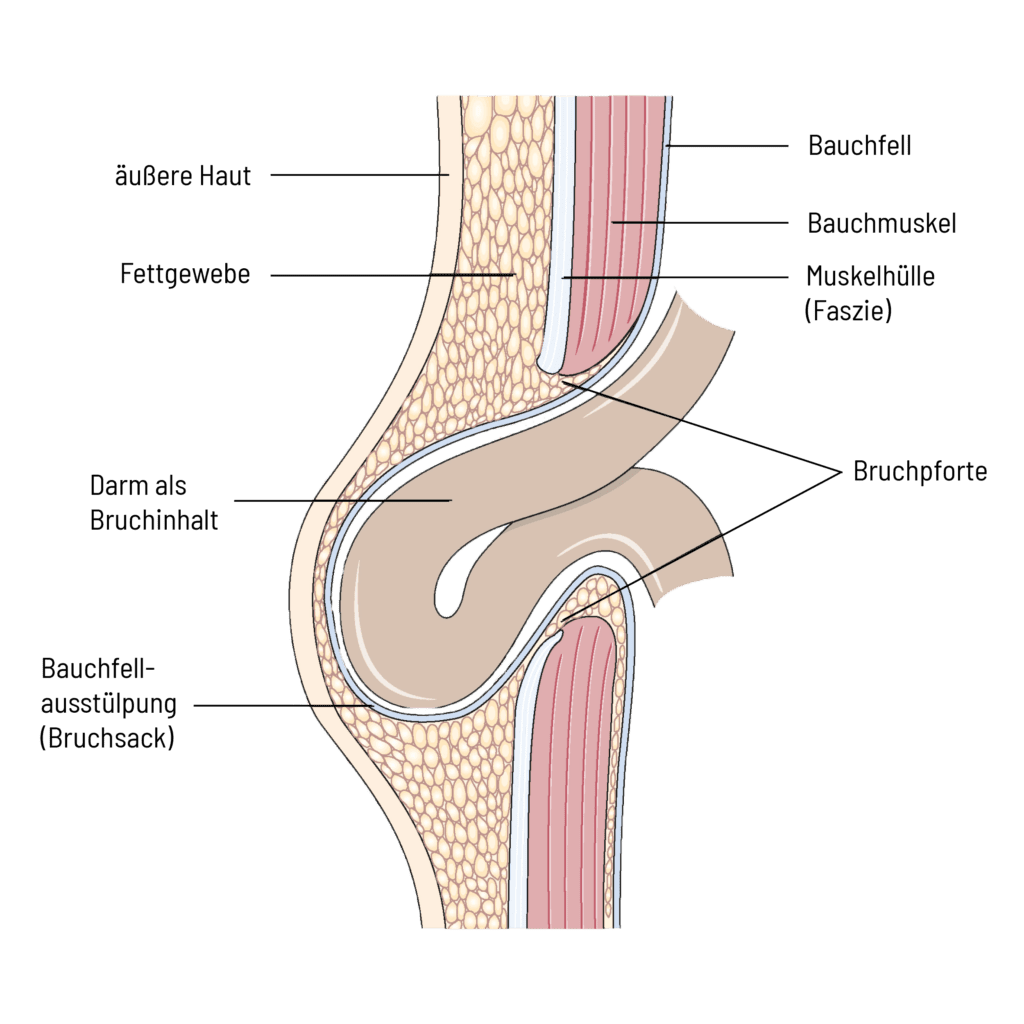
Abb.: Thieme Compliance GmbH
Erschienen bei Thieme Compliance GmbH, Am Weichselgarten 30a, 91058 Erlangen, www.thieme-compliance.deSymptome eines Leistenbruchs
Ein Leistenbruch bleibt oft lange unbemerkt. Typisch ist eine meist schmerzlose Vorwölbung in der Leistenregion, die sich bei körperlicher Belastung verstärkt und im Liegen oft zurückbildet. Häufig spüren Betroffene ein Ziehen oder ein unspezifisches Druckgefühl – vor allem bei Bewegung, Husten oder Heben.
Bei Säuglingen und Kindern fällt die Vorwölbung Eltern häufig beim Windelwechsel auf – besonders beim Schreien, wenn der Druck im Bauchraum steigt. Bei Jungen kann dabei der Hoden anschwellen, bei Mädchen die äußeren Schamlippen.
In jedem Fall gilt: Wenn Sie bei sich oder Ihrem Kind eine ungewöhnliche Schwellung in der Leiste bemerken, sollte dies ärztlich abgeklärt werden.
Ursachen und Risikofaktoren einer Leistenhernie
Der Leistenkanal wird von einer kräftigen Schicht aus Muskeln und Sehnen geschützt, die normalerweise auch starker Belastung standhält – etwa beim Husten, Niesen oder Heben schwerer Gegenstände.
Kommt es jedoch dauerhaft zu erhöhtem Druck im Bauchraum oder liegt eine angeborene Bindegewebsschwäche vor, kann sich die Leistenregion destabilisieren. Es entstehen sogenannte Bruchpforten – Lücken in der Bauchwand –, durch die Gewebe oder sogar Darmschlingen austreten können.
Als mögliche Vorstufe eines Leistenbruchs gilt die sogenannte „weiche Leiste“. Dabei liegt bereits eine Schwächung der Bauchwand vor, jedoch noch kein ausgeprägter Bruch. Eine ärztliche Abklärung ist in jedem Fall sinnvoll.
Man unterscheidet:
- Erworbene Leistenbrüche: entstehen im Lauf des Lebens durch Druckbelastung oder Gewebeschwäche
- Angeborene Leistenbrüche: treten bereits im Säuglingsalter auf
Der Bruchsack besteht meist aus einer Ausstülpung des Bauchfells (Peritoneum) und enthält Fettgewebe oder Darmschlingen.

Dr. med. Sandra Moritz
Fachärztin für Chirurgie
Chirurgische Praxisklinik am Friedensengel
Prinzregentenstraße 74
81675 München
- +49 (0) 89–411 89 89 1
- info@muenchen-chirurgie.com
- Montag bis Freitag von 8–18 Uhr
Wie wird ein Leistenbruch diagnostiziert?
In den meisten Fällen kann ein Leistenbruch bereits durch eine körperliche Untersuchung erkannt werden. Beim Abtasten der Leistenregion wird der Patient gebeten zu pressen, um den Druck im Bauchraum zu erhöhen. So lässt sich ein möglicher Bruchsack nach außen wölben und ertasten.
Ist die Schwellung bereits sichtbar, prüft die Ärztin, ob sich der Bruchsack manuell zurückdrücken lässt. Falls notwendig, kann eine Ultraschalluntersuchung ergänzend durchgeführt werden – eine MRT ist nur in Ausnahmefällen erforderlich.
Wer ist besonders betroffen?
Ein Leistenbruch kann in jedem Alter auftreten – Männer sind jedoch deutlich häufiger betroffen. Der Grund: Beim Mann verläuft der Samenstrang durch den Leistenkanal, wodurch eine natürliche Schwachstelle entsteht.
Weitere Risikofaktoren sind:
- häufiges schweres Heben oder Pressen (z. B. bei chronischem Husten oder Verstopfung)
- Bindegewebsschwäche
- höheres Lebensalter
- vorangegangene Operationen in der Leistenregion
Bei Säuglingen und Kleinkindern ist der Leistenbruch meist angeboren – bei Erwachsenen entwickelt er sich im Laufe der Zeit. Auch kleine, beschwerdefreie Brüche sollten untersucht werden, um spätere Komplikationen zu vermeiden.
Warum ist eine Leistenbruch-OP notwendig?
Ein Leistenbruch heilt nicht von selbst – im Gegenteil: Er kann mit der Zeit größer werden und Beschwerden verursachen, wie ziehende Schmerzen, ein Druckgefühl oder eine tastbare Vorwölbung. Auch anfangs beschwerdefreie Brüche bergen Risiken.
Warum eine Operation wichtig ist:
Im schlimmsten Fall kann sich Gewebe – etwa ein Teil des Darms – im Bruchsack einklemmen (Inkarzeration). Das führt zu einem Darmverschluss und stellt einen medizinischen Notfall dar.
Deshalb empfehlen Fachärztinnen und Fachärzte in der Regel eine geplante, rechtzeitige Operation – bevor es zu Komplikationen kommt.
Der Eingriff ist heute ein Routineverfahren, das schonend und meist ambulant durchgeführt werden kann. Ziel ist es, die Bruchlücke dauerhaft zu verschließen, in der Regel unter Verwendung eines hochwertigen Kunststoffnetzes für mehr Stabilität und Sicherheit.




Ihre Spezialistin für Leistenbruch OP in München
- Erfahrung: Über 5.000 Hernien-OP’s und mehr als 30 Jahre Erfahrung
- Patientenfokus: Individuelle, persönliche Betreuung in einer angenehmen und exklusiven Praxisatmosphäre
- Modernste Technik: Einsatz neueste Operationsverfahren und hochmoderner OP-Technologien
Leistenbruch OP in München: Die Behandlungsmöglichkeiten im Überblick
Es gibt verschiedene Operationsverfahren, die bei einer Herniotomie, also dem Verschluss eines bestehenden Leistenbruches möglich sind.
Prinzipiell unterscheidet man zwischen den offenen Verfahren (wie zum Beispiel Operation nach Pellicier, Lichtenstein oder Shouldice) und den endoskopischen, minimal-invasiven Verfahren (TAPP, TEP).
Welches dieser OP-Verfahren für Sie als Patient zum Einsatz kommen sollte, muss individuell entschieden werden.
In unserer Praxis kommen ausschließlich bewährte und sichere Operationsverfahren zum Einsatz. Wir haben uns dabei auf offene Techniken spezialisiert, da sie eine sehr gute Verträglichkeit, geringes Komplikationsrisiko und eine schnelle Rückkehr in den Alltag ermöglichen.
Im Folgenden stellen wir Ihnen die wichtigsten Methoden vor.
Operation nach Pellissier – moderne Netzplastik mit sofortiger Belastbarkeit
Die Operation nach Pellissier ist ein bewährtes, besonders schonendes Verfahren zur Versorgung von Leistenbrüchen. Sie verbindet moderne Netztechnologie mit hoher chirurgischer Präzision – für ein stabiles, schmerzfreies und langfristig sicheres Ergebnis.
Der Eingriff erfolgt über einen ca. 6 cm langen Hautschnitt in der Leistenregion. Das Kunststoffnetz wird spannungsfrei zwischen dem Bauchfell (Peritoneum) und der inneren Bauchwandmuskulatur platziert – genau dort, wo der Druck im Bauchraum am höchsten ist. Durch diese anatomisch ideale Lage wird die Bruchlücke breit überlappend abgedeckt. Das Netz wird nur mit wenigen Nähten fixiert, da der körpereigene Druck es an Ort und Stelle hält.
Die Vorteile auf einen Blick:
- Sofortige Belastbarkeit: Die Bauchwand ist direkt nach der OP stabil
- Sehr geringe Rückfallrate: < 1 % im Langzeitvergleich
- Weniger Schmerzen: Keine Spannung auf dem Gewebe nötig
- Keine Bauchraumeröffnung: Kaum Risiko für Verletzungen innerer Organe
- Moderne, ultraleichte Netze: Minimales Fremdkörpergefühl
- Ambulant durchführbar: Keine stationäre Aufnahme nötig
Da das umliegende Gewebe nicht unter Spannung gesetzt werden muss, berichten viele Patientinnen und Patienten von deutlich geringeren Beschwerden im Vergleich zu anderen Verfahren. Bereits kurz nach der Operation sind alltägliche Aktivitäten wieder möglich – körperliche Schonung ist in den ersten Tagen dennoch empfehlenswert.
Die Methode nach Pellissier steht damit für eine sichere Heilung, geringe Belastung und eine schnelle Rückkehr in den Alltag.
Operation nach Lichtenstein – klassisches Verfahren mit äußerem Netzverschluss
Die Operation nach Lichtenstein ist ein langjährig etabliertes und sicheres Verfahren zur Versorgung von Leistenbrüchen. Auch hierbei handelt es sich um ein offenes Operationsverfahren, bei dem der Bruchsack über einen ca. 6 cm langen Hautschnitt zurückverlagert und die Bruchlücke stabil verschlossen wird.
Zur Verstärkung der geschwächten Bauchwand wird ein Kunststoffnetz von außen über die Bruchstelle genäht. So lässt sich das körpereigene Gewebe dauerhaft entlasten und stabilisieren.
Die Methode galt über viele Jahre hinweg als sogenannter „Goldstandard“ unter den netzverstärkenden Verfahren. Heute wird sie zunehmend durch die Operation nach Pellissier ersetzt – insbesondere wegen deren Vorteilen in Bezug auf geringere Schmerzen, sofortige Belastbarkeit und eine noch niedrigere Rückfallquote.
Trotzdem bleibt die Lichtenstein-Methode eine verlässliche Option – vor allem bei bestimmten anatomischen Gegebenheiten oder Vorerkrankungen.
Operation nach Shouldice – Netzfreie Technik mit Einschränkungen
Die Shouldice-Methode ist ein klassisches, offenes Verfahren zur Versorgung von Leistenbrüchen – ohne Verwendung von Kunststoffnetzen. Die Operation erfolgt über einen etwa 6 cm langen Hautschnitt oberhalb des Leistenbandes, der später von der Unterwäsche verdeckt wird.
Das Prinzip: Der Bruchsack wird zurückverlagert und die Bruchlücke ausschließlich mit körpereigenem Gewebe verschlossen. Dabei wird das Gewebe übereinandergelegt und mehrfach vernäht (sog. „gedoppelt“), um es zusätzlich zu stabilisieren.
Vorteile:
- Kein Fremdmaterial erforderlich
- Kann unter örtlicher Betäubung durchgeführt werden
Einschränkungen:
Die Methode zeigt bei Erwachsenen mit geschwächtem Bindegewebe eine deutlich höhere Rückfallrate – je nach Studie bis zu 30 % innerhalb von fünf Jahren. Grund ist, dass das bereits vorgeschädigte Gewebe oft nicht stabil genug für einen dauerhaften Verschluss ist.
Daher wird die Shouldice-Methode heute fast ausschließlich bei Kindern und Jugendlichen eingesetzt, bei denen das Gewebe noch stabil und belastbar ist.
TAPP / TEP – minimalinvasive Techniken bei Leistenbruch
Bei den minimalinvasiven Leistenbruch-Operationen (auch „Schlüsselloch-Techniken“ genannt) wird ein Kunststoffnetz mithilfe von Kamera und Spezialinstrumenten durch kleine Hautschnitte im Bereich des Bauches eingebracht. Man unterscheidet zwei Varianten:
- TAPP (transabdominelle präperitoneale Netzplastik): Das Netz wird durch die Bauchhöhle hindurch eingebracht.
- TEP (total extraperitoneale Netzplastik): Der Zugang erfolgt zwischen Bauchwand und Bauchfell, ohne die Bauchhöhle zu eröffnen.
Beide Verfahren erfordern das Aufblähen des Bauchraums mit Kohlendioxid, um die Strukturen besser sichtbar zu machen. Anschließend wird ein Kunststoffnetz eingelegt und fixiert.
Wann werden TAPP/TEP angewendet?
Diese Verfahren sind besonders bei beidseitigen Leistenbrüchen oder nach Voroperationen eine mögliche Option – sie ermöglichen eine Versorgung beider Seiten in einer Sitzung.
Warum wir diese Methoden nicht mehr anbieten:
In unserer Praxis setzen wir ausschließlich auf offene, netzverstärkte Verfahren, da wir mit diesen bessere Ergebnisse bei Schmerzen, Heilungsverlauf und Komplikationsraten erzielen. Insbesondere die TAPP-Methode ist mit einem erhöhten Risiko für Nachblutungen oder Verletzungen des Darms verbunden und wird daher meist nur noch im stationären Bereich angewendet.
Netzimplantation – stabil, leicht und gut verträglich
In den meisten Leistenbruch-Operationen bei Erwachsenen kommt ein Kunststoffnetz zum Einsatz. Es dient dazu, die geschwächte Bauchwand dauerhaft zu stabilisieren und das Risiko eines Rückfalls (Rezidiv) deutlich zu senken.
Moderne Netze sind heute sehr fein strukturiert, dreidimensional geformt und exakt an die Anatomie im Leistenbereich angepasst. Dadurch verursachen sie in der Regel kein Fremdkörpergefühl und bieten ein natürliches Körperempfinden nach der Operation. Je nach Verfahren ist nur eine minimale Fixierung notwendig.
Ob bei Ihnen ein Netz verwendet wird, und welches, besprechen wir im persönlichen Aufklärungsgespräch – individuell abgestimmt auf Ihre Situation.
Ablauf der Leistenbruch OP in München
Ambulante Leistenbruch-Operation – sicher, komfortabel und gut betreut
Eine Leistenbruch-Operation kann heute in den meisten Fällen ambulant durchgeführt werden – also ohne stationären Krankenhausaufenthalt. Für unsere Patientinnen und Patienten ist das nicht nur komfortabler, sondern auch medizinisch sinnvoll: Sie profitieren von hoher Sicherheit, schneller Erholung und der vertrauten Umgebung zu Hause.
So läuft eine Leistenbruchoperation ab – Schritt für Schritt zur schnellen Heilung
Wer sich für eine Leistenbruchoperation entscheidet, hat meist bereits eine längere Vorgeschichte mit Beschwerden hinter sich. Umso beruhigender ist es, dass der Eingriff heutzutage in aller Regel schonend, zügig und gut verträglich durchgeführt wird.
Vorteile einer ambulanten Leistenbruch OP
- Höchste Hygienestandards: Operiert wird in einem voll ausgestatteten Klasse-1A-Operationssaal – das entspricht der höchsten Reinraumklasse für ambulante Eingriffe.
- Geringeres Infektionsrisiko: Kein stationärer Aufenthalt, kein Risiko für Krankenhauskeime
- Schonende Verfahren: Wir arbeiten mit modernen, schmerzarmen Techniken und anatomisch angepassten Kunststoffnetzen.
- Erholung in vertrauter Umgebung: Sie können sich zuhause schneller und stressfreier regenerieren.
- Kontinuität aus einer Hand: Betreuung durch Dr. Moritz – vom ersten Gespräch bis zur Nachsorge.
- Schnelle Rückkehr in den Alltag: Viele Patientinnen und Patienten sind schon nach wenigen Tagen wieder aktiv.
Die ambulante Versorgung ist für die meisten Patienten sehr gut geeignet. Ob dieses Vorgehen für Sie in Frage kommt, klären wir gemeinsam in einem ausführlichen Beratungsgespräch — individuell und in Ruhe.
Spezialisierung auf Hernienchirurgie
Als ehemalige Oberärztin in der Viszeralchirurgie mit langjähriger klinischer Erfahrung, insbesondere in der Behandlung komplexer Bauchwandhernien, ist Frau Dr. Sandra Moritz seit 2013 in ihrer eigenen tageschirurgischen Praxisklinik in München-Bogenhausen tätig. Ihr chirurgischer Schwerpunkt liegt dabei auf der Versorgung von Hernien der Bauchwand – insbesondere Leisten‑, Nabel‑, Narben- und epigastrischen Hernien.
Ihre Spezialisierung auf die Hernienchirurgie basiert auf der Überzeugung, dass eine rechtzeitige, geplante Operation vielen Patientinnen und Patienten Komplikationen ersparen kann – insbesondere das Risiko einer Darmeinklemmung oder eines Darmverschlusses.
Frau Dr. Sandra Moritz hat in ihrer chirurgischen Laufbahn mehr als 5.000 Hernienoperationen durchgeführt, darunter alle gängigen offenen und auch minimalinvasiven Verfahren. Die Auswahl der Methode erfolgt dabei stets individuell, unter Berücksichtigung des klinischen Befundes, der Voroperationen und der persönlichen Lebenssituation der Betroffenen.
Operative Schwerpunkte:
- Inguinalhernien (Leistenbrüche)
- Umbilikalhernien (Nabelbrüche)
- Epigastrische Bauchwandhernien
- Narbenhernien nach Voroperationen
- Versorgung mittels offener oder endoskopisch assistierter Verfahren
Frau Dr. Sandra Moritz legt großen Wert auf eine persönliche Betreuung, eine transparente Aufklärung, sowie eine verlässliche Nachsorge mit dem Ziel, funktionelle Ergebnisse, Stabilität und Lebensqualität langfristig sicherzustellen.

Sie haben weitere Fragen zum Thema Leistenbruch OP in München oder wünschen einen persönlichen Beratungstermin?
Falls Sie Fragen zum Thema Leistenbruch oder Leistenbruch Operation haben, können Sie jederzeit einen Termin für ein Beratungsgespräch in unserer Chirurgischen Praxisklinik in München Bogenhausen vereinbaren.
Kontaktieren Sie uns telefonisch +49 (0) 89 — 411 89 89 1 oder per Email info@muenchen-chirurgie.com oder nutzen Sie unser Kontaktformular. Wir freuen uns auf Ihren Besuch bei uns!
Häufige Fragen zum Leistenbruch
Warum leiden meist nur Männer an einem Leistenbruch?
Etwa 90 % aller Leistenbrüche betreffen Männer. Der Grund liegt in der Anatomie: Während der Embryonalentwicklung wandert der Hoden durch die Bauchwand in den Hodensack – dabei entsteht eine natürliche Schwachstelle im Leistenkanal, die sich auch im Erwachsenenalter nicht vollständig zurückbildet.
Diese Stelle – der sogenannte innere Leistenring – bleibt anfällig für einen sogenannten indirekten Leistenbruch, bei dem sich Gewebe oder Darmschlingen durch den Leistenkanal nach außen wölben können.
Ein direkter Leistenbruch entsteht hingegen meist im höheren Alter durch Bindegewebsschwäche und betrifft den äußeren Leistenring.
Eine Sonderform ist die Skrotalhernie, ein besonders großer Bruch, bei dem sich der Bruchsack bis in den Hodensack ausdehnt – oft das Resultat eines lange unbehandelten Leistenbruchs.
Wie gefährlich ist ein Leistenbruch?
Ein Leistenbruch ist zunächst meist harmlos – viele Patientinnen und Patienten spüren kaum Beschwerden. Dennoch ist ein Bruch nicht ungefährlich, denn: Er verschwindet nicht von selbst und kann im Laufe der Zeit größer werden.
Das eigentliche Risiko entsteht, wenn sich Darmschlingen in die Bruchlücke verlagern und einklemmen – eine sogenannte Inkarzeration. Dabei kann die Blutversorgung des Darms abgeschnitten werden, was zu einem Darmverschluss und im schlimmsten Fall zu lebensbedrohlichen Komplikationen führt. Dann ist eine Not-Operation notwendig.
Um das zu vermeiden, wird in der Regel zu einer geplanten Operation geraten – bevor es zu Komplikationen kommt. Die OP ist ein Routineeingriff, der heute schonend und meist ambulant durchgeführt werden kann.
Bruchbänder werden heute nicht mehr empfohlen, da sie die Muskulatur zusätzlich schwächen und den Bruch nicht heilen – zudem empfinden viele Patienten sie als unangenehm.
Was ist eine weiche Leiste?
Die sogenannte „weiche Leiste“ beschreibt eine beginnende Schwächung der hinteren Wand des Leistenkanals – oft spürbar als leichte, meist noch rückbildungsfähige Vorwölbung in der Leistenregion. Sie stellt noch keinen echten Leistenbruch dar, kann aber eine Vorstufe dazu sein.
Typisch ist, dass sich die Vorwölbung z. B. beim Husten oder Pressen zeigt, aber in Ruhe oder im Liegen wieder zurückgeht. Oft treten keine Schmerzen auf, manchmal ein leichtes Ziehen oder Druckgefühl.
Eine weiche Leiste entsteht meist durch anhaltende Druckbelastung im Bauchraum (z. B. bei schwerem Heben, chronischem Husten, Verstopfung) oder durch angeborene Bindegewebsschwäche.
Wichtig: Auch wenn (noch) kein akuter Handlungsbedarf besteht, sollte eine weiche Leiste ärztlich abgeklärt und regelmäßig kontrolliert werden – um zu verhindern, dass daraus ein operativ behandlungsbedürftiger Leistenbruch entsteht.
Was ist eine Sportlerleiste bzw. Fußballerleiste?
Die sogenannte Sportlerleiste (auch Fußballerleiste) ist kein echter Leistenbruch, sondern eine Reizzustandszone im Bereich der Leistenregion – meist verursacht durch Überlastung oder Fehlbelastung der Muskulatur.
Typisch ist ein diffuser Leistenschmerz, der bei sportlicher Aktivität – etwa beim Sprinten, Schießen oder Richtungswechsel – auftritt. Häufig betroffen sind Fußballer, Tennisspieler oder Läufer. Ursache können sein:
- Sehnenansatzreizungen
- kleine Muskelfaserrisse (z. B. der Adduktoren)
- muskuläre Dysbalancen oder fehlende Stabilität im Beckenbereich
Im Gegensatz zum Leistenbruch zeigt sich bei der Sportlerleiste keine tastbare Vorwölbung, und es liegt auch keine Bruchpforte vor.
Wichtig: Leistenschmerzen können viele Ursachen haben – auch orthopädische, neurologische oder urologische. Daher sollte bei unklaren Beschwerden immer eine gezielte ärztliche Untersuchung erfolgen, um z. B. einen Leistenbruch sicher auszuschließen.
Wie lange muss ich nach einer Leistenbruchoperation Bettruhe einhalten?
Gar nicht. Eine strenge Bettruhe ist nach einer Leistenbruchoperation nicht nötig – im Gegenteil: Frühe, vorsichtige Bewegung ist ausdrücklich erwünscht.
Schon am Operationstag ist es sinnvoll, sich etwas zu schonen und auszuruhen – zum Beispiel auf dem Sofa. Leichte Wege in der Wohnung (z. B. zur Küche oder ins Bad) sind aber erlaubt und fördern die Heilung.
Ab dem Folgetag können viele Patientinnen und Patienten bereits kleinere Spaziergänge unternehmen und sich im Alltag frei bewegen.
Wichtig ist lediglich:
- In den ersten zwei bis drei Wochen auf Sport, schweres Heben und körperlich anstrengende Tätigkeiten zu verzichten
- Schwitzen im Wundbereich zu vermeiden, um die Heilung nicht zu stören
Wie lange dauert es, bis man nach einer Leistenbruchoperation wieder fit ist?
Das hängt von Ihrer beruflichen Tätigkeit und dem individuellen Heilungsverlauf ab:
- Leichte Tätigkeiten (z. B. Büro, Homeoffice) sind häufig schon nach wenigen Tagen wieder möglich.
- Körperlich anstrengende Berufe (z. B. Handwerk, Pflege, Lagerarbeit) erfordern meist zwei bis drei Wochen Schonung.
- Sportliche Aktivitäten sind in der Regel nach drei bis vier Wochen wieder erlaubt – sobald keine Schmerzen mehr bestehen.
Wichtig: Steigern Sie Ihre Belastung schmerzorientiert – also nur so weit, wie es sich für Sie gut anfühlt. Hören Sie auf Ihren Körper, vermeiden Sie Überlastung und beginnen Sie mit leichten Bewegungen. Auf schweres Heben und intensiven Sport sollten Sie in den ersten Wochen verzichten, um die Heilung nicht zu gefährden.
Kann ich nach einer Leistenbruch-OP gleich wieder nach Hause?
Ja – in der Regel können Sie die Klinik ein bis zwei Stunden nach dem Eingriff wieder verlassen.
Da es sich um eine ambulante Operation handelt, erholen Sie sich zunächst noch bei uns im Aufwachraum. Dort werden Kreislauf und Wohlbefinden überwacht – anschließend geht es in Begleitung (z. B. durch Angehörige oder mit dem Taxi) wieder nach Hause.
Wichtig: Autofahren sollten Sie am Operationstag nicht – auch nicht kurze Strecken.
Wie schmerzhaft ist eine Leistenbruch-OP?
In den ersten Tagen nach der Operation kann es zu ziehenden oder drückenden Schmerzen kommen – vor allem beim Aufstehen, Husten oder Aufsitzen. Das ist ganz normal und kein Grund zur Sorge.
Die Beschwerden lassen sich in der Regel sehr gut mit leichten Schmerzmitteln (z. B. Ibuprofen) lindern und nehmen innerhalb weniger Tage deutlich ab.
Viele Patientinnen und Patienten berichten bereits nach wenigen Tagen über eine spürbare Besserung. Wichtig ist: Gönnen Sie sich in dieser Zeit Ruhe – und steigern Sie die Belastung schmerzorientiert.
Kann man einen Leistenbruch auch ohne Operation heilen?
Nein – ein Leistenbruch bildet sich nicht von selbst zurück. Eine dauerhafte Heilung ist nur durch eine Operation möglich.
In bestimmten Ausnahmefällen – etwa bei sehr kleinen, beschwerdefreien Brüchen oder bei Menschen mit hohem OP-Risiko – kann vorübergehend ein Bruchband eingesetzt werden. Es übt von außen Druck auf die Bruchstelle aus und kann kurzfristig Beschwerden lindern.
Wichtig zu wissen:
Ein Bruchband ersetzt keine Operation. Es schwächt auf Dauer sogar die Muskulatur und kann den Bruch verschlimmern. Deshalb gilt: Die chirurgische Versorgung ist die einzige medizinisch empfohlene und langfristig sichere Lösung.
Welche Leistenbruch-OP ist die beste?
Die beste Methode ist die, die am besten zu Ihnen passt.
Es gibt mehrere etablierte Verfahren zur Versorgung eines Leistenbruchs – sowohl offene Operationen (z. B. nach Pellissier oder Lichtenstein) als auch minimalinvasive Techniken (wie TEP oder TAPP).
Welche Methode im Einzelfall sinnvoll ist, hängt ab von:
- Größe und Lage des Bruchs
- Voroperationen oder Narbengewebe
- Allgemeinzustand und Vorerkrankungen
- Körperlicher Belastung im Alltag oder Beruf
- Persönlichen Wünschen (z. B. schnelle Erholung)
In unserer Praxis erfolgt die Auswahl des OP-Verfahrens immer individuell, nach ausführlicher Untersuchung und Beratung – mit dem Ziel, das sicherste und nachhaltigste Ergebnis bei möglichst schneller Genesung zu erreichen.
Was darf man nach einer Leistenbruch-OP nicht machen?
In den ersten Wochen nach der Operation gibt es einige wichtige Verhaltensregeln, um die Heilung zu unterstützen und Komplikationen zu vermeiden:
In den ersten 2 Wochen:
- Kein Baden, keine Sauna, kein Dampfbad
- Kein starkes Schwitzen (z. B. durch Sport oder körperliche Anstrengung)
- Wunde unbedingt trocken halten
In den ersten 3–4 Wochen:
- Kein schweres Heben (über 15–20 kg)
- Kein intensiver Sport
- Keine körperlich stark belastende Arbeit
Tipp: Je besser Sie die Wunde schonen, desto sicherer und schneller heilt sie – und das Risiko für Rückfälle oder Nachblutungen sinkt deutlich.
Wie lange ist man nach einer ambulanten Leistenbruch-OP krankgeschrieben?
Das hängt vor allem von Ihrer beruflichen Tätigkeit ab:
- Leichte Bürotätigkeiten: Rückkehr oft schon nach wenigen Tagen möglich – manchmal sogar am Folgetag.
- Körperlich anstrengende Berufe (z. B. Handwerk, Pflege, Bau): Meist 3 bis 4 Wochen Arbeitsunfähigkeit empfohlen, um die Heilung nicht zu gefährden.
Die genaue Dauer der Krankschreibung wird individuell festgelegt, abhängig vom Heilungsverlauf und Ihrer körperlichen Belastung im Alltag.
Wie viel darf ich nach einer Leistenbruch-OP heben?
Das hängt unter anderem von der OP-Methode und Ihrem Heilungsverlauf ab.
Bei modernen Verfahren wie der offenen Operation nach Pellissier ist die Bauchwand grundsätzlich sofort wieder belastbar. Trotzdem gilt zur Schonung der Wundheilung:
- In den ersten zwei Wochen sollten Sie keine Lasten über 15–20 kg heben.
- Danach kann die Belastung schrittweise und schmerzorientiert gesteigert werden.
Tipp: Sprechen Sie im Zweifel mit Ihrer Ärztin oder Ihrem Arzt darüber, wann und wie viel Belastung für Sie wieder erlaubt ist – besonders, wenn Ihr Beruf körperlich fordernd ist.
Wer ist der richtige Arzt bei einem Leistenbruch?
Bei Verdacht auf einen Leistenbruch sollten Sie sich an eine Fachärztin oder einen Facharzt für Chirurgie wenden – am besten mit Spezialisierung auf Hernienchirurgie.
Dort erfolgt:
- die körperliche Untersuchung
- ggf. eine Ultraschalluntersuchung
- und die individuelle Planung der weiteren Behandlung
Je früher ein Leistenbruch fachärztlich abgeklärt wird, desto einfacher lässt er sich behandeln – bevor Komplikationen entstehen.
Wann darf ich nach einer Leistenbruch-OP wieder Bauchmuskeltraining machen?
Sportliche Aktivitäten ohne gezieltes Bauchmuskeltraining – wie leichtes Joggen, Radfahren oder Fitness ohne starke Rumpfbelastung – sind in der Regel nach drei bis vier Wochen wieder möglich.
Mit intensivem Bauchmuskeltraining (z. B. Sit-ups, Crunches, Gewichtheben oder Core-Training) sollte jedoch 6–8 Wochen nach der Operation gewartet werden, um die Naht und das Gewebe nicht unnötig zu belasten.
Im Zweifel gilt: Belastung schrittweise steigern und auf den eigenen Körper hören – oder ärztlich Rücksprache halten.
Was tun bei Schwellung nach einer Leistenbruch-OP?
Eine mäßige Schwellung im Operationsgebiet ist in den ersten Tagen nach einer Leistenbruchoperation häufig und meist unbedenklich. Ursache kann ein postoperatives Hämatom (Bluterguss) oder eine Gewebereaktion auf die Operation sein. Nicht selten verlagert sich der Bluterguss in Richtung Hoden, so dass auch hier eine Schwellung oder ein Hämatom sichtbar werden kann.
Empfohlen werden:
- Kühlende Maßnahmen (z. B. Kühlpacks mit Tuch, mehrmals täglich für 10–15 Minuten)
- Körperliche Schonung, insbesondere Vermeidung von schwerem Heben, Pressen oder intensiver körperlicher Belastung
In der Regel bildet sich die Schwellung innerhalb weniger Tage bis Wochen zurück. Sollte sie jedoch stark zunehmen, länger bestehen bleiben, mit Rötung, Überwärmung, Fieber oder starken Schmerzen einhergehen, sollte eine ärztliche Nachkontrolle erfolgen, um Komplikationen wie eine Infektion oder Nachblutung auszuschließen.
Wann kann ich Auto fahren nach einer Leistenbruch-OP?
Grundsätzlich ist das Autofahren nach einer Leistenbruchoperation wieder möglich, sobald man sich körperlich dazu in der Lage fühlt und die Reaktionsfähigkeit uneingeschränkt gegeben ist.
Am Tag der Operation selbst darf keinesfalls selbst Auto gefahren werden – unabhängig von der Art des Eingriffs –, da nach einer Narkose oder Sedierung die Fahrtüchtigkeit aus medizinischen und rechtlichen Gründen nicht gegeben ist.
In den folgenden Tagen ist entscheidend, dass keine Schmerzen oder Bewegungseinschränkungen bestehen, die das sichere Führen eines Fahrzeugs beeinträchtigen könnten.
Eine allgemeingültige Frist gibt es nicht, im Regelfall kann der Patient bei unkompliziertem Verlauf nach wenigen Tagen wieder selbst Auto fahren.
Muss ein Leistenbruch operiert werden?
Ja, ein Leistenbruch bildet sich nicht von selbst zurück und sollte operiert werden. Ohne Behandlung besteht das Risiko, dass der Bruch größer wird oder sich Darmschlingen einklemmen und absterben. Um diese schwerwiegenden Komplikationen zu vermeiden, wird eine Operation empfohlen.
Chirurgie München: Unsere weiteren Behandlungen in der Hernienchirurgie